
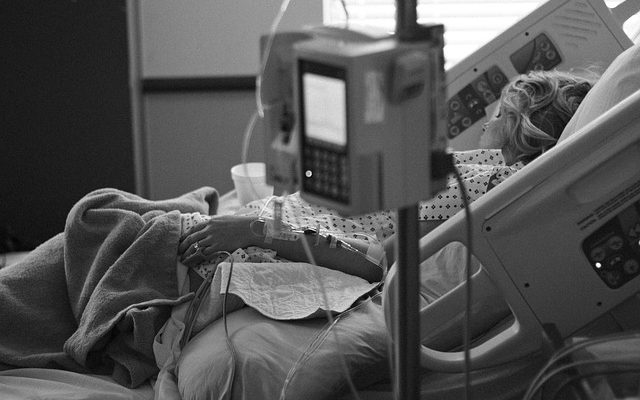
Saber cuándo se puede dar por superada la infección del nuevo coronavirus en el cuerpo humano es una de las grandes interrogantes que mantiene en vilo a la comunidad científica.
Las últimas novedades no son alentadoras. Corea del Sur -uno de los países que ha demostrado mayor capacidad para enfrentar la pandemia- advirtió que 91 individuos que en sus registros figuraban como “recuperados” del COVID-19, volvieron a dar positivo por la enfermedad. Todo esto según los análisis en distintos momentos de las pruebas PCR, las de mayor fiabilidad y que evalúan la reacción en cadena de la polimerasa.
El fenómeno aún no tiene una explicación específica para los investigadores de la nación asiática, quienes llevan adelante una exhaustiva indagación epidemiológica.
Eso sí, el director de los Centros para el Control y Prevención de Enfermedades, Jeong Eunices-Kyeong, afirmó en rueda de prensa que el virus se habría “reactivado”, lo que no implica necesariamente que los pacientes se hayan infectado por segunda vez.
La Organización Mundial de la Salud (OMS) se mostró alerta y “al tanto” de los nuevos informes. Según consigna Reuters, las autoridades dijeron ser “conscientes de que algunos pacientes dan positivo en la PCR después de recuperarse clínicamente, pero necesitamos una recogida sistemática de muestras de los pacientes recuperados para entender mejor en cuánto tiempo se deshacen del virus vivo”.
La carrera por comprender al virus aporta día a día nuevos elementos, pero aún es muy incipiente si se compara por ejemplo con la investigación de otro virus del mismo tipo como la influenza que lleva más de 80 años. “La infección está todavía en etapa de estudio, aún no logramos tener la evidencia para hacer predicciones generales. La información nos demuestra que la respuesta inmunológica de los pacientes con coronavirus puede ser variable. Eso lo vamos a tener que considerar para poder pensar en posibles reintegraciones a la vida normal”, analiza para Futuro 360 Fabiola Osorio, presidenta de la Asociación Chilena de Inmunología y académica de la Facultad de Medicina de la U. Chile.
Extrapolando la situación a Chile, Osorio cree que “a las personas recuperadas hay que hacerles un seguimiento profundo. No es cosa de llegar y pensar que son casos que no se van a volver a reactivar”.
Los virus pueden ser de diferente tipo. Este es conocido como RNA o ARN sigla correspondiente al ácido ribonucleico y se distinguen de los virus ADN que tienen tasas de mutación más bajas. “Como es del tipo RNA, este virus, al copiarse, se caracteriza por cometer errores o mutaciones. Estas hacen que se vaya adaptando al hospedero. Una opción es que podría quedar en un estado de letargo en las células, pero aún no está demostrado y es solo una posibilidad. Falta evidencia científica para comprobar algo así”, dice por su parte la presidenta de la Sociedad de Microbiología de Chile e investigadora de la U. Andrés Bello, Claudia Saavedra.

El dilema de los recuperados
Modelos en el mundo han establecido un periodo de dos semanas entre el inicio de los síntomas y la recuperación clínica de los pacientes. Pero esa máxima genera cada vez mayores dudas.
Incluso, en marzo un estudio realizado por la Academia China de Ciencias Médicas y publicado por la revista The Lancet ya advertía de la capacidad del SARS-CoV-2 de mantener su patógeno en el tracto respiratorio de los contagiados por hasta 37 días.
“Llevo más de 20 días encerrado y he vuelto a dar positivo por COVID-19. Esto demuestra lo poco que sabemos sobre el virus, que 14 días de cuarentena no bastan y que es necesario un test de salida”. Ese es parte del mensaje del chileno Anwar Farrán, que contó su experiencia a través de Twitter en una publicación que se viralizó rápidamente en internet.
Desde España, el internista chileno del Hospital General de Cataluña Luis Vergara comenta a Futuro 360 que “no es raro encontrar PCR (pruebas de COVID) positivas después de 14, 21 y hasta 28 días después de iniciados los síntomas”.
“Una PCR positiva puede dar tres posibilidades: un virus activo y contagioso, que sea un trozo del virus inactivo o que sea una reinfección”, explica.
“Con la información científica actual no tenemos la certeza total del comportamiento del virus. Yo diría que lo mejor es asumir, por el momento, el peor escenario, aumentando el rango de seguridad para definir que un paciente pueda volver a su vida normal. En Cataluña, por ejemplo, a cada persona se le da dos semanas de aislamiento adicional después del último día de síntomas”, señala el médico.
Estos ejemplos avivan las interrogantes. Hasta este sábado 11 de abril, nuestro país registra 1.909 casos recuperados de COVID-19 de un total de 6.927 contagiados. El “alta” se ha realizado de manera administrativa tras 14 días desde la confirmación, sin necesariamente hacer un test de salida.
El Ministerio de Salud informó durante la semana que “dado que este número está creciendo, vamos a generar un carnet de alta para las personas que ya han terminado y han salido adelante de esta enfermedad o que tienen anticuerpos positivos, como vamos a empezar a testear en dos semanas más. Y estas personas con este carnet de alta van a quedar liberadas de todo tipo de cuarentena o restricción”.
Sin embargo, los expertos insisten en la necesidad de tener un aval de diagnóstico de aquellos pacientes recuperados, para evitar casos asintomáticos que puedan seguir contagiando y prevenir situaciones como la de los 91 individuos nuevamente positivos en Corea del Sur.
“Debieran hacerse varios test complementarios para determinar el alta. Los test de anticuerpos por sí solo no son suficientes para ver si hay diseminación del virus. Hay que hacer un seguimiento cauteloso a los pacientes y utilizar más de una prueba”, opina Fabiola Osorio, de la Asociación Chilena de Inmunología.
Agrega que “en este periodo es super importante que se logre determinar cuánto tiempo nos demoramos en generar una respuesta inmune y cuánto dura y, además, ver si los test de anticuerpos realmente reflejan una inmunidad protectora”.
“El testeo permanente y controlar a la población que moviliza el virus es la clave. La estrategia sigue siendo el seguimiento. Una persona que ha sido positiva debería quedar registrada, para volver a hacerle el seguimiento y el examen, porque eso nos permitiría saber si está o no infecciosa y sacarla de circulación”, concluye para Futuro 360 la doctora en Bioquímica Claudia Saavedra.


Deja tu comentario