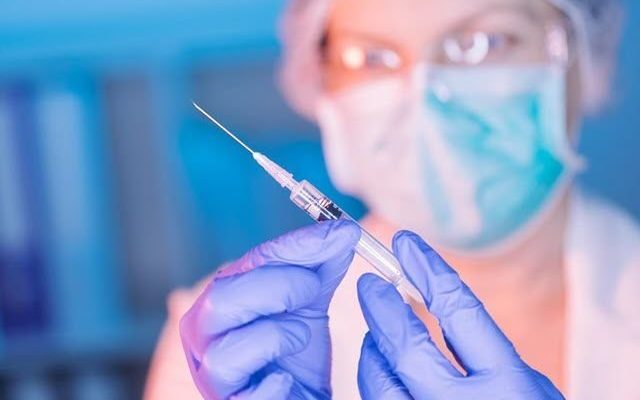
(CNN Español) – Tras décadas de investigación y millones de muertes por malaria, la Organización Mundial de la Salud (OMS) recomendó el uso generalizado de la primera vacuna pediátrica contra la malaria en el mundo.
Esta es la única vacuna contra la malaria del mundo para niños de África subsahariana y otras regiones donde hay niveles de transmisión de la malaria de moderados a altos, dijo la OMS.
Según el Dr. Tedros Adhanom Ghebreyesus, director general de la OMS, dijo que el desarrollo de esta vacuna —que duró más de 30 años— “cambia el curso de la historia de la salud pública” y, agregó que si bien “un regalo para el mundo”, se sentirá sobre todo en África “porque ahí es donde la carga de la malaria es mayor”.
Lee también: Gran avance: Desarrollan un potente antiviral capaz de tratar y prevenir el dengue
¿Para qué enfermedades hay vacunas disponibles?
Actualmente existen decenas de vacunas para prevenir más de 20 enfermedades mortales, según la OMS, que ayudan a personas de todas las edades a vivir más tiempo y con mejor salud.
“La inmunización —con vacunas— previene actualmente entre 2 y 3 millones de muertes cada año por enfermedades como difteria, tétano, tos ferina, influenza y sarampión”, dice la OMS.
Las vacunas reducen el riesgo de contagio de una enfermedad. Estas trabajan con las defensas naturales de tu cuerpo y generan protección contra estas, así que cuando obtienes una vacuna, tu sistema inmune responde, evitando la enfermedad, o, como en el caso de la vacuna contra el COVID-19, reduciendo el riesgo de muerte o enfermedad grave.
Lee también: Protección inmunológica de vacuna Pfizer disminuye a los dos meses de aplicarla, según estudios
Hay actualmente 14 vacunas recomendadas para niños entre los 0 y los 6 años, entre ellas las vacunas contra la difteria, tos ferina, tétano, influenza, sarampión y rubeola, según los CDC.
Las enfermedades para las que hay vacunas, según la OMS, son:
- Cólera
- COVID-19 (coronavirus)
- Dengue
- Difteria
- Hepatitis
- Haemophilus influenzae tipo b (Hib)
- Virus del papiloma humano (VPH)
- Influenza
- Encefalitis japonesa
- Malaria
- Sarampión
- Meningitis meningocócica
- Paperas
- Tos ferina
- Enfermedad neumocócica
- Poliomielitis
- Rabia
- Rotavirus
- Rubéola
- Tétano
- Encefalitis transmitida por garrapatas
- Tuberculosis
- Fiebre tifoidea
- Varicela
- Fiebre amarilla
Lee también: Dosis de refuerzo en Chile: Estudio demostró que son efectivas para prevenir contagios y hospitalizaciones
¿Qué vacunas están en desarrollo?
La OMS tiene una lista de al menos 14 enfermedades para las cuales se están desarrollando vacunas o anticuerpos monologares.
“El Comité Asesor de Desarrollo de Productos para Vacunas de la OMS (PDVAC) identifica los patógenos prioritarios para los que la OMS está participando activamente para acelerar el desarrollo de vacunas y mAb para su uso en los países de ingresos bajos y medianos”, dice la OMS.
Estas enfermedades para las que hay vacunas o tratamientos en desarrollo, son:
- Escherichia coli enterotoxigénica
- Estreptococo del grupo B (GBS)
- Virus herpes simplex
- VIH-1
- Neisseria gonorrhoeae
- Enfermedad por Salmonella no tifoidea
- Norovirus
- Fiebre paratifoidea
- Virus respiratorio sincitial (RSV)
- Enfermedad de esquistosomiasis
- ShigellaEstreptococo del grupo A (GAS)
- Tuberculosis
- Vacunas mejoradas contra la influenza
Lee también: “Es un momento histórico”: OMS aprueba la primera vacuna contra la malaria
¿Por qué las vacunas tardan tanto en desarrollarse?
El mundo vio un desarrollo veloz de la vacuna contra el COVID-19: el 11 de marzo de 2020 la OMS declaró el covid-19 como una pandemia mundial, el 11 de diciembre de ese año se autorizó para uso de emergencia la vacuna de Pfizer-BioNTech contra el covid-19. El 23 de agosto de 2021 la FDA le dio su aprobación final.
A diferencia de la vacuna contra el COVID-19, la del VIH, una enfermedad que se identificó por primera vez en la década de los 80, aún está en desarrollo. La vacuna contra la malaria se ha investigado por 30 años, según la OMS.
Una de las razones por la que la vacuna contra el COVID-19 fue tan rápidamente desarrollada, fue por la inversión de grandes compañías y el esfuerzo mundial que se puso en el desarrollo rápido de esta vacuna.
“La razón por la que la vacuna contra el COVID-19 se desarrolló tan rápidamente fue por las inversiones en ciertas tecnologías llamadas plataformas de vacunas“, le dijo a CNN en Español en un correo electrónico el Dr. Amesh A. Adalja, académico senior del Centro Johns Hopkins para la Seguridad de la Salud. “Este tipo de tecnologías pueden permitir que una candidata a vacuna se haga muy rápidamente y hubo un esfuerzo concertado por parte del mundo y su científico para hacerlo lo más rápido posible”.
Lee también: OPS: Solo el 37% de las personas en América Latina y el Caribe están completamente vacunadas contra el COVID-19
La investigación anterior sobre coronavirus (como el MERS y el SARS) son otra de las razones por las que la vacuna contra el COVID-19 se desarrolló en pocos meses.
“Se ha trabajado en coronavirus anteriores que demostraron que las proteínas de pico eran la parte importante del virus contra la cual desarrollar inmunidad para que pudieran entrar rápidamente en acción una vez se determinó que el SARS-CoV-2 era un coronavirus”, dijo Adalja en un correo electrónico a CNN.
Un portavoz de GAVI, una organización internacional creada en el año 2000 para mejorar el acceso a vacunas nuevas y subutilizadas para los niños que viven en los países más pobres del mundo, estuvo de acuerdo en que investigaciones previas y gran cantidad de fondos contribuyeron al rápido desarrollo de la vacuna contra el COVID.
“Las vacunas contra el COVID-19 se han desarrollado tan rápidamente debido a años de investigación previa sobre virus relacionados y formas más rápidas de fabricar vacunas, fondos suficientes que permitieron a los fabricantes realizar múltiples ensayos en paralelo y reguladores que se movían más rápido de lo normal”, dijo un portavoz de Gavi a CNN en Español vía correo electrónico.
Y por otro lado, “algunos patógenos, como la malaria, han desafiado muchos intentos de fabricar vacunas y cada proceso de desarrollo de una vacuna es exclusivo del patógeno”, dijo Adalja.
Lee también: Lo que debe hacer EE.UU. para frenar la ola de contagios de COVID-19 en niños
El desarrollo de la vacuna contra la malaria
Si bien decenas de vacunas contra la malaria se habían desarrollado antes, muchas de ellas no alcanzaba una etapa más allá de las fases 1 y 2, escribió Michelle N. Wykes en un artículo publicado en la Biblioteca de Medicina de los Institutos Nacionales de Salud de Estados Unidos en 2013.
En la revisión de estudios de Wykes, sugiere que quizás se deba considerar “si el parásito de la malaria tuviera mecanismos para evadir la inmunidad”, por lo cual la vacuna podría no funcionar.
El 7 de octubre, la OMS anunció que respalda la vacuna contra el paludismo (como también se conoce la malaria). Esta vacuna llamada RTS,S “actúa contra el Plasmodium falciparum, el más mortífero de los parásitos causantes del paludismo en todo el mundo y el más prevalente en África”, dijo la OMS.
Esta vacuna tuvo algunos obstáculos, según le dijo el portavoz de Gavi a CNN en Español:
“Algunos de los obstáculos para el desarrollo de una vacuna contra la malaria incluyen la falta de un mercado tradicional para la vacuna y la complejidad técnica de desarrollar cualquier vacuna contra un parásito. Los parásitos de la malaria son más complejos que los coronavirus y no se conoce bien la respuesta inmunitaria a la infección por malaria”, dijo.
La vacuna en cuestión se trata de una “introducción experimental” de esta vacuna que es dirigida por los ministerios de Salud de tres países africanos: Ghana, Kenya y Malawi, según la OMS. Este programa piloto se seguirá desarrollando en esos tres países “con el fin de conocer las ventajas de añadir una cuarta dosis y de medir los efectos a largo plazo en la mortalidad infantil”.
Lee también: Entre chiles y abrazos: ¿Qué inspiró a los ganadores del premio Nobel de medicina?
La vacuna contra el VIH
La vacuna contra el VIH es una de las vacunas listadas por la OMS que están en desarrollo.
La respuesta en la tardanza en el desarrollo de una vacuna contra este virus está en cómo está recubierto el virus, según Peter Godfrey-Fausset, asesor científico sénior de ONUSIDA y profesor de salud internacional y enfermedades infecciosas en la London School of Hygiene and Tropical Medicine.
Por un lado, explicó Godfrey-Fausset, las personas que se infectan con el SARS-CoV-2 “desarrollan anticuerpos a la proteína S, y es justo eso lo que neutraliza el virus y lleva a la recuperación con la consiguiente eliminación del virus”.
Pero, quienes contraen el VIH no siempre desarrollan anticuerpos suficientes para neutralizar el virus.
“La envoltura del VIH, similar a una espiga, es una compleja estructura situada sobre la superficie del virus. Está recubierta de azúcares y su sitio activo está muy profundo, por lo que resulta difícil llegar a él”.
Lee también: YouTube decidió tomar duras medidas contra la desinformación sobre las vacunas
Por otra parte, según Godfrey-Fausset, el VIH es un retrovirus, es decir, que copia su carga genética: “Eso significa que la proteína de envoltura y el propio VIH están constantemente cambiando, modificando su aspecto, poniéndoselo difícil a los anticuerpos para que los protejan, por lo que incluso los anticuerpos neutralizadores de una persona a menudo fallan al neutralizar el virus de otro individuo seropositivo”.
Actualmente no hay una vacuna para prevenir la infección de VIH, el virus que causa el sida, pero sí hay terapia retroviral.
Según un estudio publicado en la revista JAMA Network Open en 2020, la esperanza de vida de las personas con VIH se acerca a la de las personas sin el virus, cuando la terapia antiviral se inicia al principio de la infección. Sin embargo, siguen existiendo disparidades en el número de problemas de salud crónicos que padecen las personas con VIH.
Y en julio de 2020, se anunció un nuevo estudio que encontró que una inyección del fármaco en investigación cabotegravir cada ocho semanas era más eficaz para prevenir el VIH que las píldoras orales diarias. También se anuncia que un hombre brasileño podría ser la primera persona en experimentar una remisión del VIH a largo plazo después de ser tratado solo con un régimen de medicamentos antivirales, no con un trasplante de células madre.
Según el portavoz de Gavi, la respuesta a la vacuna contra el coronavirus mostró “lo rápido que puede avanzar el desarrollo de la vacuna cuando hay una verdadera emergencia global y recursos suficientes”, y que este proceso puede acelerarse sin comprometer la seguridad.
“Creemos que aquí hay lecciones importantes” que podrían ayudar en la lucha contra otras enfermedades, dijo el portavoz de Gavi a CNN.


Deja tu comentario